
Klinisch-pathologische und immunhistochemische Analysen
Das therapieinduzierte neuroendokrine Prostatakarzinom (t-NEPC) tritt durch die Transdifferenzierung des Adenokarzinoms der Prostata auf. Hauptsächlich betroffen sind Männer mit fortgeschrittenem kastrationsresistentem Prostatakarzinom (CRPC), die über einen langen Zeitraum mit Androgendeprivationstherapie (ADT) und den neuen Hormontherapien behandelt worden waren. Aktuell sollten die klinisch-pathologischen Charakteristika, der Immunphänotyp und die Prognose der t-NEPC beurteilt werden.
Von 231 CRPC-Fällen wurden wiederholte Biopsieproben histopathologisch und immunhistochemisch auf Synaptophysin (SYN), Chromogranin A (CgA), CD56, Androgenrezeptor (AR) und prostataspezifisches Antigen (PSA) bewertet, um Fälle von t-NEPC herauszufinden.
Klinisch-pathologische Merkmale
Von den 231 Fällen erwiesen sich 94 (40,7%) als t-NEPC. Die mediane Zeit von der Erstdiagnose eines Adenokarzinoms der Prostata bis zur Diagnose von t-NEPC betrug 24,3 (19,462,8) Monate. Nach der t-NEPC-Diagnose wurden 53 (56,4%) Fälle mit Bestrahlung oder Chemotherapie
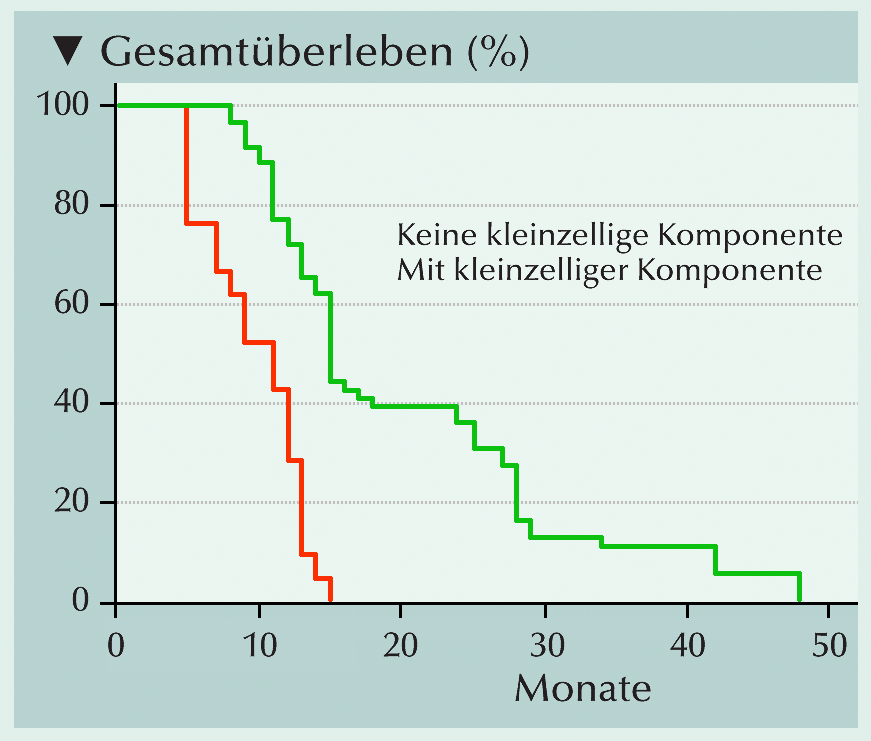
|
|
Abb.: Gesamtüberleben ab der Diagnose eines t-NEPC gesondert nach Patienten mit und ohne kleinzelliger Kom- ponente. |
Histologische Resultate
Die Fälle wurden nach Morphologie und dem Ausmaß der Expression neuroendokriner Marker in fünf Gruppen eingeteilt:
1. Normales CRPC; 137 Fälle,
davon 125 AR-positiv und 113 PSA-positiv.
2. Adenokarzinom der Prostata mit vermehrter fokaler neuroendokriner Differenzierung.
3. Adenokarzinom der Prostata mit diffuser neuroendokriner Differenzierung (zumindest 1 neuroendokriner
Marker >50% positiv; 27 AR-positiv und 23 PSA-positiv).
Immunhistochemisch ist neuroendokrine Differenzierung erkennbar.
4. Hochdifferenzierter neuroendokriner Krebs.
5. Schlecht differenzierte neuroendokrine Karzinome.
Klinisch-pathologische Merkmale der CRPC und t-NEPC
Das t-NEPC exprimierte signifikant seltener/weniger AR und PSA als das CRPC (p <0,001). Andererseits gab es keine signifikanten Unterschiede beim Gleason-Score,
der Metastasierung und dem TNM-Stadium. Bei t-NEPC-Patienten neigen schlecht differenzierte neuroendokrine Karzinome eher zu fehlender
AR- and PSA-Expression als Adenokarzinome der Prostata mit neuroendokriner Differenzierung (p <0,001). Bei den
klinisch-pathologischen Merkmalen
gab es keinen wesentlichen Unterschied zwischen einem Adenokarzinom der Prostata mit diffuser neuroendokriner Differenzierung und einem
Adenokarzinom der Prostata mit fokaler neuroendokriner Differenzierung außer bei der AR-Positivität (p=0,034).
Klinische Ergebnisse der CRPC und t-NEPC
Das Follow-up umfasste insgesamt 113 CRPC- und 82 t-NEPC-Fälle. Zwischen CRPC und t-NEPC war der Unterschied des OS signifikant (OS seit der CRPC- bzw. t-NEPC-Diagnose median 23,6 vs. 17,6 Monate; p=0,001). Das mediane OS der t-NEPC-Patienten ohne Metastasen war signifikant länger als das der Patienten mit Metastasen (medianes OS 21,4 vs. 15,7 Monate; p=0,021).
t-NEPC-Patienten mit kleinzelliger Komponente hatten eine deutlich schlechtere Prognose als jene ohne kleinzellige Komponente
(Abb.: Medianes OS 9,7 vs. 20,4 Monate; p=0,0001). Der Vergleich Adenokarzinome der Prostata mit diffuser
NE-Differenzierung und mit fokaler NE-Differenzierung verfehlte die Signifikanz (medianes OS 18,8 vs. 22,9 Monate; p=0,136).
Aber Adenokarzinome der Prostata mit diffuser neuroendokriner Differenzierung hatten eine ungünstigere Prognose als CRPC
(medianes OS 18,8 vs. 23,6 Monate; p=0,027). Andererseits war das OS bei Adenokarzinomen mit fokaler Differenzierung
verglichen mit CRPC nicht signifikant unterschiedlich (medianes OS 22,9 vs. 23,6 Monate). Ein überhöhtes Risiko für Tod aller
Ursachen wurde bei PSA-negativen Tumoren (HR=2,86) und Tumoren mit kleinzelliger Komponente (HR=4,35) registriert.
❏ Auch wenn die Effektivität einer Chemotherapie nicht zufriedenstellend war, lassen sich von Fortschritten in der Molekulardiagnostik günstigere Bedingungen für die Entwicklung von Präzisionsmedizin erwarten.
❏ Um die Überlebensdauer der Patienten zu verlängern, sollten Pathologen und Kliniker auf die rechtzeitige Diagnose und Behandlung des t-NEPC achten.
© 2003-2026 pro-anima medizin medien
–
impressum
–
mediadaten
–
konzeption
–
datenschutz