kurzgefasst: prostatakrebs — hodenkrebs — blasenkrebs — nierenkrebs — peniskrebs — urologische Themen
PREFERE Phase-III-Vergleich der vier richtlinienkonformen Behandlungsoptionen
Für Prostatakrebs (PCa)-Patienten mit niedrigem bis früh-intermediärem Risikoprofil steht die Klärung der optimalen Behandlungsmodalität noch aus. Anhand der randomisierten PREFERE-Studie sollte für diesen Patientenkreis die Nichtinferiorität der aktiven Überwachung (AS; active surveillance), der perkutanen Strahlentherapie (EBRT; external beam radiotherapy), oder der Brachytherapie durch permanente Seed-Implantation (PSI) gegenüber der radikalen Prostatektomie (RP) nachgewiesen werden.
Eignungskriterien
Die Planung von PREFERE sah die Aufnahme von 7.600 Patienten vor. An der Studie beteiligten sich 69 zertifizierte
PCa-Zentren. Männer im Alter von 1875 Jahren mit einem cT2a PCa (30% aller Biopsiestanzen positiv und 5 mm
zusammenhängendes Tumorgewebe), cN0/X, M0, einem PSA-Wert 10 ng/ml, einem Gleason-Score (GS) 7a (3 + 4),
einem ECOG-Performance-Status 0 oder 1 und einem IPSS-Score <18 waren für PREFERE geeignet.
Randomisierung und Gruppentausch
PREFERE wurde aufgrund zu schwacher Rekrutierung vorzeitig beendet. Nach dem Vorscreening und pathologischer Bestätigung eines PCa mit etwaiger Referenzpathologie wurden 345 die Einschlusskriterien erfüllende Patienten randomisiert.
|
|
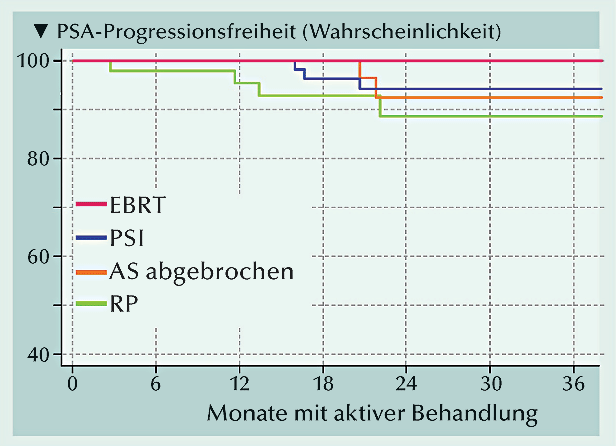
Abb.: KaplanMeier-Schätzungen für biochemische Progressions- freiheit bei Patienten die aktive Überwachung (AS) abgebrochen hatten; perkutan bestrahlt wurden (EBRT), eine Brachytherapie mit permanenter Seed-Implantation erhielten oder radikal prostatektomiert waren. |
PSA-Progressionsfreiheit
Das mediane Follow-up betrug 19,7 (max. 59,8) Monate. Fünf Patienten waren gestorben keiner davon an PCa.
Biochemische Progression kam bei 8 Patienten unmittelbar nach aktiver Behandlung vor. Von 141 behandelter AS-Patienten
erfuhren 56 durch Biopsie bestätigte Progression und 48 wurden aktiv behandelt (die 2-Jahresrate für GS 6 war 35%,
für GS 7a 66% und insgesamt 44%). Danach kam es bei 2 Männern zur weiteren Progression. Die Kaplan-Maier-Wahrscheinlichkeit
für biochemische Progression nach radikaler Intervention ist für die Behandlungsarme aus der Abbildung ersichtlich.
Von 459 Patienten, die einer Studienteilnahme zugestimmt hatten, mussten 114 abgelehnt werden –
87 davon aufgrund von Befunden der Referenz-Pathologie.
In 8 Fällen war es zum Versagen beim Screening gekommen, 4 widerriefen ihre Einwilligung, 9 wurden erst
beim Studienabbruch rekrutiert und bei 6 Männern lagen diverse Gründe vor.
In 23% der Fälle ließen sich die histologischen Einschlusskriterien von der Referenz-Pathologie nicht verifizieren.
Weitere 21% der Ausschlüsse basierten auf Missinterpretationen des Pathologieberichts in den lokalen Zentren.
Elf Prozent der abgelehnten Bewerber resultierten aus Differenzen zwischen lokaler und zentraler Pathologie.
Die Lebensqualität wurde anhand von 1.042 Fragebögen bewertet, die von 180321 Patienten zu verschiedenen Zeitpunkten
im Studienverlauf ausgefüllt worden waren.
Abfallende Scores beim AS-Arm könnten teilweise auf dem Wechsel zur aktiven Therapie beruhen.
Unerwünschte Ereignisse der Grade 2 wurden bei 26 Patienten registriert. Grad-3-Ereignisse
betrafen 2 Patienten nach PSI und bei 3 Patienten nach RP.
Späte Grad-≥3-Reaktionen nach 12 Monaten Follow-up traten bei 15 RP-, 9 PSI- und 4 EBRT-Patienten auf.
❏ Anfangs war eine Verminderung der Lebensqualität zwar durch AS gehemmt, doch die QoL-Scores aller
Behandlungsarme näherten sich wohl dem Wechsel von AS zu aktiver Behandlung geschuldet nach einem Jahr einander an.
❏ Aufgrund ihrer durch die Referenz-Pathologie als ungeeignet erkannten Studienkandidaten, halten die Autoren
diese Art der Qualitätskontrolle bei sich auf histopathologische Kriterien stützenden randomisierten, kontrollierten Studien für unabdingbar.
Rolle der Referenz-Pathologie
Lebensqualität
Toxizität
![]() März 2021
Red.
März 2021
Red.![]()
Warning: include(../../cols3/aa_kurz.php): failed to open stream: No such file or directory in /var/www/web383/html/uros/kurzgefasst/prostatakrebs/a_2021_wiegel_PREFERE.php on line 163
Warning: include(../../cols3/aa_kurz.php): failed to open stream: No such file or directory in /var/www/web383/html/uros/kurzgefasst/prostatakrebs/a_2021_wiegel_PREFERE.php on line 163
Warning: include(): Failed opening '../../cols3/aa_kurz.php' for inclusion (include_path='.:/opt/php/5.4.45/share/pear:/usr/share/pear') in /var/www/web383/html/uros/kurzgefasst/prostatakrebs/a_2021_wiegel_PREFERE.php on line 163
© 2003-2026 pro-anima medizin medien
–
impressum
–
mediadaten
–
konzeption
–
datenschutz