Klinisch nodal-positive Prostatakrebs-Patienten |
|||||||||||
 Bei einem nicht unerheblichen Anteil von Prostatakrebs (PCa)-Patienten besteht bei der
Diagnosestellung klinisch der Verdacht auf Lymphadenopathie. Auch für solche Patienten wurde
eine Rolle für lokale Therapien radikale Prostatektomie (RP) inbegriffen in Erwägung gezogen.
Wie die hierfür geeigneten Patienten identifiziert werden könnten, wird in Ermangelung
diesbezüglicher prospektiver Daten kontrovers diskutiert.
Bei einem nicht unerheblichen Anteil von Prostatakrebs (PCa)-Patienten besteht bei der
Diagnosestellung klinisch der Verdacht auf Lymphadenopathie. Auch für solche Patienten wurde
eine Rolle für lokale Therapien radikale Prostatektomie (RP) inbegriffen in Erwägung gezogen.
Wie die hierfür geeigneten Patienten identifiziert werden könnten, wird in Ermangelung
diesbezüglicher prospektiver Daten kontrovers diskutiert.
 (1) Überprüfung der Hypothese, dass nicht alle PCa-Patienten mit klinischen Lymphadenopathien
(1) Überprüfung der Hypothese, dass nicht alle PCa-Patienten mit klinischen Lymphadenopathien
 Das Analysekollektiv umfasste 162 Patienten mit Lymphadenopathien, die an drei Referenzzentren
mit RP und Lymphadenektomie behandelt worden waren. Zur Ergebnisbewertung dienten das Auftreten
mit herkömmlicher Bildgebung entdeckter Metastasen (klinisches Rezidiv, CR) und die
krebsspezifische Mortalität (CSM).
Das Analysekollektiv umfasste 162 Patienten mit Lymphadenopathien, die an drei Referenzzentren
mit RP und Lymphadenektomie behandelt worden waren. Zur Ergebnisbewertung dienten das Auftreten
mit herkömmlicher Bildgebung entdeckter Metastasen (klinisches Rezidiv, CR) und die
krebsspezifische Mortalität (CSM).
 Überlebende wurden für median 64 Monate (Interquartilbereich: 5671) nachverfolgt.
Bei 53 Patienten kam es zum CR und 27 Patienten starben an Prostatakrebs.
Die Raten an 8-Jahre CR-Freiheit und CSM-freiem Überleben betrugen 59% bzw. 80%.
Die CRs waren zu 29% pelvin, zu 12% retroperitoneal, zu 37% ossär und zu 22% viszeral lokalisiert.
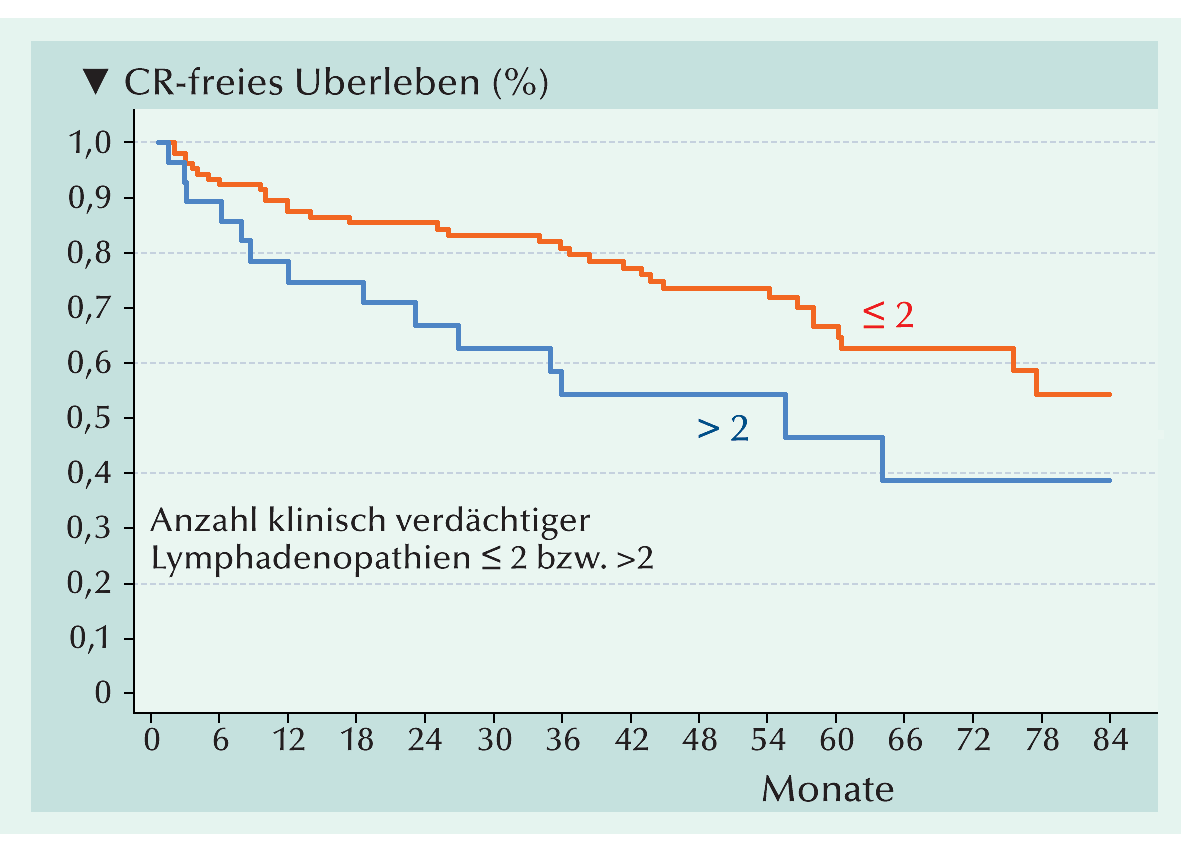
Von den Patienten mit ≤2 Lymphadenopathien auf präoperativen Bildgebungen waren 55% 8 Jahre CR-frei.
Überlebende wurden für median 64 Monate (Interquartilbereich: 5671) nachverfolgt.
Bei 53 Patienten kam es zum CR und 27 Patienten starben an Prostatakrebs.
Die Raten an 8-Jahre CR-Freiheit und CSM-freiem Überleben betrugen 59% bzw. 80%.
Die CRs waren zu 29% pelvin, zu 12% retroperitoneal, zu 37% ossär und zu 22% viszeral lokalisiert.
Von den Patienten mit ≤2 Lymphadenopathien auf präoperativen Bildgebungen waren 55% 8 Jahre CR-frei.
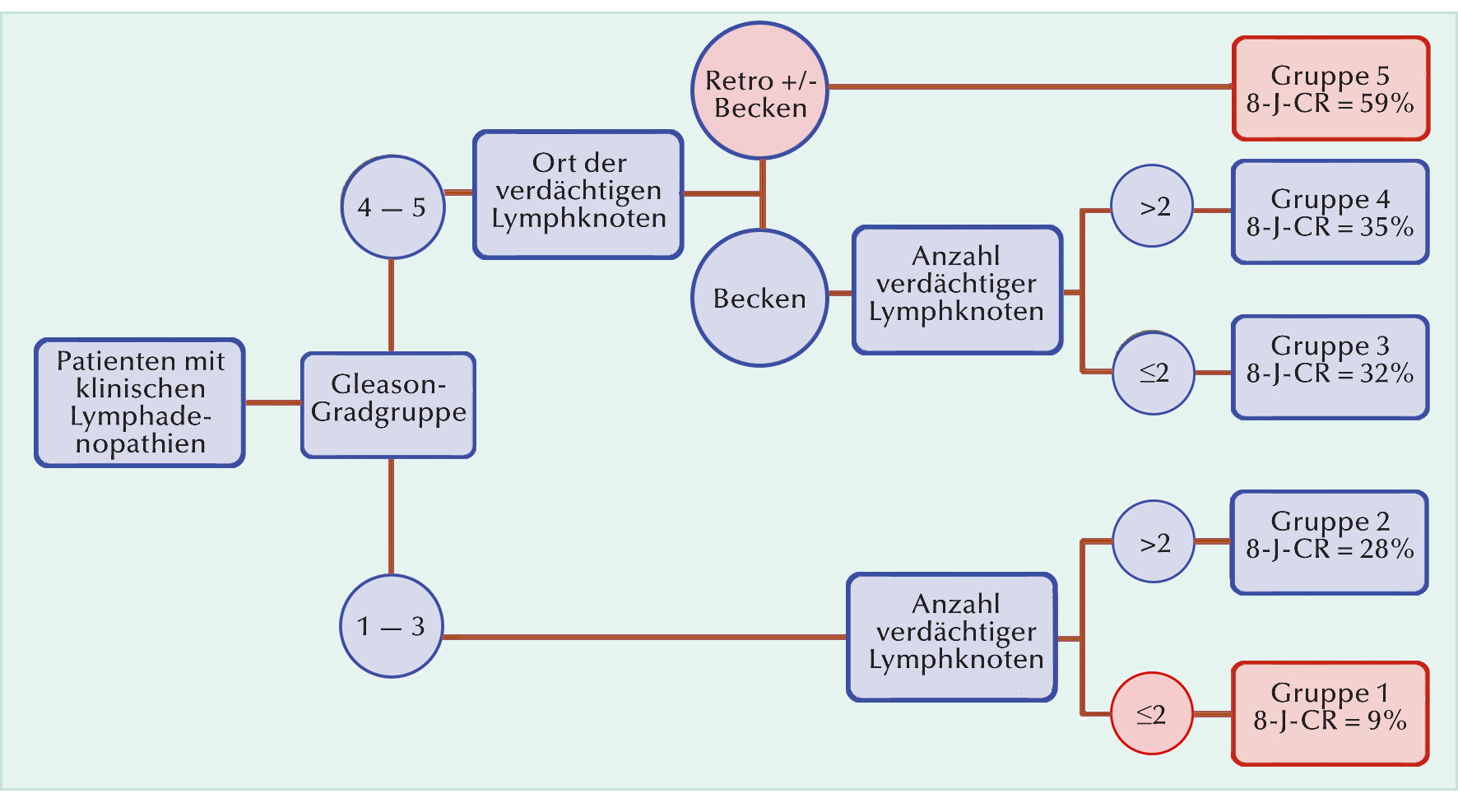
Bei mehr als 2 Lymphadenopathien waren es 38% (Abb. 1; p=0,049). Der nodale Durchmesser (<13 mm vs. ≥13 mm) hatte keine Auswirkung auf die Rate der 8-Jahre-CR-Freiheit (p=0,9). Bei klinischer Lymphadenopathie im Beckenraum erreichten 59% der Patienten eine 8-jährige CR-Freiheit. Bei retroperitoneal gelegenen pelvinen Lymphstationen waren es hingegen nur 27% (p=0,001). In univariablen Cox-Regressionsanalysen waren der PSA-Wert bei Diagnosestellung, eine ISUP-Grad-Gruppe 45 im Biopsiegewebe und die Anzahl wie auch die Lokalisation vermeintlicher Lymphadenopathien unabhängige Prädiktoren für CR (jeweils p=0,01). Anhand der kompletten Daten zum Ort von Lymphadenopathien, dem PSA-Spiegel bei Diagnosestellung, der ISUP-Grad-Gruppe und der Anzahl Lymphadenopathien von 131 Patienten wurde eine Regressionsbaum-Analyse durchgeführt. Es wurden drei Variablen identifiziert, die geeignet sind, Patienten hinsichtlich ihres CR-Risikos zu stratifizieren: ISUP-Grad-Gruppe, Anzahl positiver Lymphknoten und Ort der involvierten Lymphknoten.
Ferner wurde das Risiko der Patienten, innerhalb von 8 Jahren ein CR zu erleiden, in fünf aus der
Gesamtkohorte gebildeten Risikogruppen analysiert (Abb. 2).
Gandaglia G, Soligo M, Battaglia A, et al. 2019. Which patients with clinically node-positive prostate cancer should be considered for radical prostatectomy as part of multimodal treatment? The impact of nodal burden on long-term outcomes. Eur Urol 75:817-825. |
|||||||||||
| |||||||||||